先日の磯部氏の講演の中で在宅医療の話題にもかなり時間が割かれました。その中で興味深い資料が示されました。webを探したらありましたのでちょっと引っ張ってきました。
一般の方と、それから医師や介護に当たる医療従事者に同じ質問をしています。その回答の開き具合から、在宅に関しての意識の違いが見て取れます。例えばこの質問。
問 あなた自身が高齢となり、脳血管障害や痴呆等によって日常生活が困難となり、さらに、治る見込みのない疾病に侵されたと診断された場合、どこで最期まで療養したいですか。(○は1つ)
数字で見るよりもグラフで見た方が、視覚的に分かりやすいのでファイルとして載せておきます(クリックで拡大します)。
こちらが一般の方の回答。
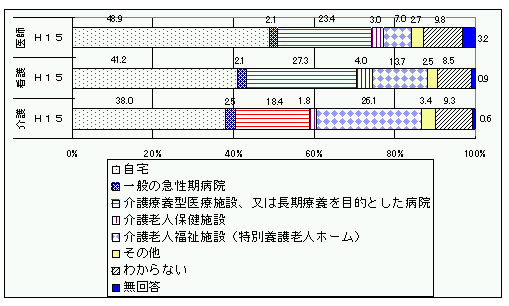
更に、以下は同じ質問に対する医療従事者(医師・看護師・介護者)の回答です。
注目すべきは「一般の急性期病院」と答えた割合の違いです。一般の方の回答が4割近くあるのに対し、医療従事者はいずれも2%程度です。
上の質問に連続する形で「自宅以外の場所で療養したい」と答えた理由を問うています。
(自宅以外の場所で最期まで療養したいと回答した者に対する質問)
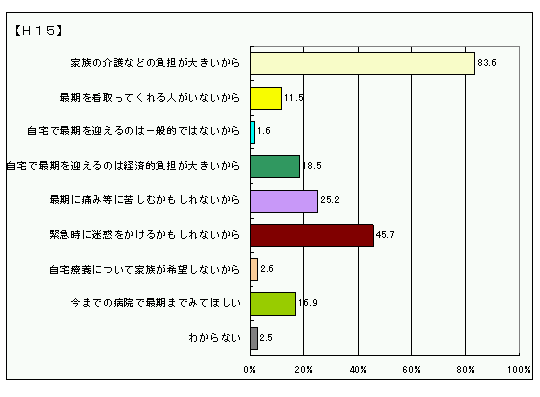
問 あなたはなぜ、自宅以外の場所で最期まで療養したいと思ったのですか。(○はいくつでも/一般)(○は1つ/医師・看護・介護)
大きな山が2つあります。
「自宅では家族の介護などの負担が大きいから」
「自宅では緊急時に家族へ迷惑をかけるかもしれないから」
多くの方が周囲への影響を考えていることが分かりますね。「本当は自宅で最期を迎えたいけれども、それができずにいる」というのが現状なのかもしれません。
厚生労働省のページに報告書がまとめられていますので、詳しくお知りになりたい方はこちらをご覧ください。
終末期医療に関する調査等検討会報告書
-今後の終末期医療の在り方について-
(関連リンク)
おかえりなさい(終末医療を考える)(workaholic薬剤師の思うこと)
http://d.hatena.ne.jp/tomoworkaholic/20070126
[磯部氏講演関連(目次)]
終末期医療の在り方
 オモテ
オモテ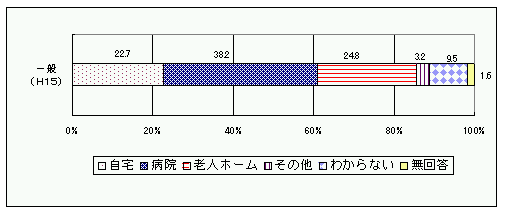














コメント
死生観教育の不備です。自宅で人が死ぬ経験の無い都会の人が増えました。どうして良いのかわからない不安が根底にあります。
多くの人は眠るようには死ねないからです。医療が関わらなくてはなりません。美しい死を演出したのは、もう、遠い過去のことなのかもしれません。
老いも死も、ドラマのように美しくないからです。認知症の現実も、本やドラマのように美しくないからです。虐待という現実と毎日向き合うことになります。死ぬまでの数日、あるいは数週間、数ヶ月、多くが美しくはないのです。その現実を支える医療が存在しないのが、この国です。家族の忍耐を支える医療が無いのです。家族に忍耐を強いる医療はあっても。
世の中がようやく気づきはじめたのですね。
人は支え合って生きるのですよ。医療者が家族を支えなければなりません。医療者が家族を手先に使うことではありません。
「ご家族が、見てやっていないなんてありえない」って、非難していませんか?家族の負担を減らす知恵を提案していますか?
安楽死か姥捨て山か?
人生50年の昔と違い、多くの人が80歳近くまで生きることが出来るようになりましたが、人が進化したわけではないので、長くなった30年分の歳月に人の身体がついていけないのです。
人間の科学ってやつは恐ろしく中途半端に出来ています。医療もその一つです。
医療の不始末は医療で補うことが基本ですが、医師不足・看護師不足・薬剤師不足の現状では、各医療者数を3倍に給料を1/3にして各々が頑張るしかないのでしょうかね?
うちは会社都合で麻薬を取り扱っていませんが、過去1年で2人、終末期医療と言える患者さんの処方箋を受けました。
フルカリックとチューブだけでしたが、2人とも病院から追い出されたも同然の扱いでした。
それ以前7年がゼロでしたから、間違いなく診療報酬改定(改悪?)の影響です。
人生の最後1年で、その人の一生涯の医療費の90%を使うそうですが、もうちょっと医療者側に余裕が欲しいですね。
「採算が合わないから退院させた」みたいなイメージは良くないです。
そのうち、一人当たりの生涯医療費1億円とかされちゃうですかね?
>はなくり様
家族の負担を減らす提案、非常に大きなことだと思います。在宅に関わるということは、家族の一員として受け入れてもらえるくらいの気持ちで取り組んでいかねばならないと考えています。
>霧華様
いわゆる「ピンピンコロリ」が理想なのでしょうね。好んで病気になるわけではないですし、誰もが迎えるものだからこそ、そのための環境整備が必要ですよね。
終末期医療に関して記事を掲載していただいた事、有難い事と思っています。
私のように在宅医療や終末医療に関与している者には、このようなお話合いが非常に嬉しく思います。
今日本では、核家族化などによって死にまつわる”看取り”の文化が消えてしまっています。
死を医療に全て委ねてしまったのです。
身近な死を看取る事から生きることが考えられるのです。
いま調剤薬局の機能評価にも麻薬免許の有無が問われています。
保管など管理は大変ですが、どうか終末を自宅で迎える患者様のために取り組んでいただきたいと願っています。
>白澤様
> 身近な死を看取る事から生きることが考えられる
そうですね。これはとても大切なことと考えています。
薬局の薬剤師が在宅医療に取り組むということは、ある意味死に向き合っていくことにもなるのでしょうね。
療養型病床に勤務しています。
いわゆる老人病院です。
患者様の家族とお会いする機会があるのですが、
「家族の負担感の大きさ」「病院・施設の情報不足」を感じます。
お会いする方は、結構(毎日の方も多い)病院に来られ、
話しかけたり、食事の介助をして帰られますが、
そんな方でも在宅への負担感・不安感は大きい感じです。
家族の方が一人も家にいない時間がある、夜間帯の負担等様々ですが、
まだそんな状況を解消できるほど在宅は整っていないように感じます。
また「療養型病床」「特別養護老人ホーム」など
療養型病床に勤務しています。
いわゆる老人病院です。
患者様の家族とお会いする機会があるのですが、
「家族の負担感の大きさ」「病院・施設の情報不足」を感じます。
お会いする方は、結構(毎日の方も多い)病院に来られ、
話しかけたり、食事の介助をして帰られますが、
そんな方でも在宅への負担感・不安感は大きい感じです。
家族の方が一人も家にいない時間がある、夜間帯の負担等様々ですが、
まだそんな状況を解消できるほど在宅は整っていないように感じます。
また「療養型病床」「特別養護老人ホーム」など
様々な形態がありますが、皆様理解しがたいようです。
在宅へとかけ声をするならば、在宅へのサービスの提供と共に
せめて近隣地域のケア対応能力や施設の種類のなど
理解していただけるようにすべきです。
こちらではケアマネや相談員も対応していますが、
ここに来るまでの間にもっと公的機関が介在した方が良いのでは。
「とにかく、少しでも長く入院できるよう」という
家族の気持ち、家族に配慮した患者様の気持ちを感じ取ると
切なくなります
>ともも様
一口に「在宅へ」と言ってもそのための環境整備はもちろん、患者さんやご家族への情報提供、医療従事者も含めた意識改革など、多くの課題を残しているのが現状でしょうか。